Meny
Muskelstramningene utløses dersom noe føres inn i skjeden (penis, tampong, gynekologisk undersøkelse) og medfører smerter eller ubehag for pasienten.
Det foreligger sparsomt med data, men man regner med en forekomst på 0,5-1 % i den generelle befolkningen.
Vaginisme oppfattes som en betinget psykisk respons der pasienten assosierer seksuell aktivitet med smerte og frykt. Det består i en angst mot penetrasjon av vagina, og det oppstår involuntære spasmer i pubo-rektalmuskulatur og omliggende muskler omkring nedre tredel av vagina.
Det skilles mellom primær og sekundær type.
Primær vaginisme innebærer at kvinnen alltid har hatt smerter/ubehag i skjeden, for eksempel etter første tampongbruk eller første samleie.
Sekundær vaginisme oppstår senere, dvs at man først har hatt en periode med smertefrie samleier og tampongbruk, for deretter å få vaginisme.
Hvorfor noen kvinner utvikler vaginisme og andre ikke, er ikke kjent. Den initiale reaksjonen kan komme sekundært til gjentatte urinveisinfeksjoner, soppvaginitter eller vestibulodyni. Fysisk mishandling eller seksuell krenkelse kan også medføre frykt mot vaginal penetrasjon. Det samme gjelder traumatiske medisinske prosedyrer opplevd i barndommen, smertefullt første seksuelle samleie, frykt for at vagina er for liten, relasjonelle problemer og frykt for graviditet.
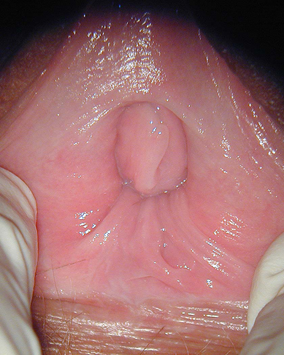
Redsel mot penetrasjon og ufrivillige muskelstramninger omkring ytre tredjedel av vagina. Muskelstramningene kan opptre ikke bare ved forsøk på penetrasjon, men også ved tanken på penetrasjon.
Forsøk på penetrasjon fører til smerte, frykt, ydmykelse og frustrasjon. I tillegg kan pasienten oppleve muskelstramninger i bekken, lår, mage og legger. Kvinnene vil også ha problemer ved gynekologiske undersøkelser og vansker med å innføre tamponger.
Vaginale tilstander kan gi smerter. Vaginisme gir ingen synlige forandringer i slimhinnen. Vulvodyni er oftest til stede sammen med vaginisme. Det er viktig å utelukke underliggende sykdommer:
Psykologiske sekveler. Negativ påvirkning av parforhold. Sekundær vaginisme har generelt bedre prognose enn primær vaginisme.
Individuelt tilpasset ut fra sykehistorie og funn ved undersøkelse.
Vær varsom ved forsøk på gynekologisk undersøkelse for å unngå økende grad av traumatisering.
Det er optimalt om pasienten kan følges av behandler med kontroll f. eks etter 2-3 og 5-6 måneder. Dette kan forhindre mangelfull oppfølging av behandlingsmetodene
Det tar tid og energi, men de fleste kvinner med vaginisme blir bedre med behandling. Det finnes ofte ingen rask og enkel løsning, men mange blir smertefrie uten vaginale spenninger og smerte etter hvert.
Selv med vaginisme kan mange kvinner fortsatt oppnå et tilfredsstillende seksualliv ved å ha sex på andre måter enn penetrerende samleie.
Pasienter med vaginisme bør stort sett henvises spesialist i gynekologi, evt vulvaklinikken, for å få riktig diagnose, informasjon og igangsette spesialtilpasset behandling.
Les om behandling av vestbulodyni med Xylocain
Nettsiden er presentert av Vulvaforum som består av autorisert helsepersonell.
© 2026 vulva.no | Personvernerklæring